文章作者:首都醫(yī)科大學(xué)附屬北京佑安醫(yī)院 鮑詩平
分泌性中耳炎是以鼓室積液及聽力下降為主要特征的中耳非化膿性炎性疾病,中耳積液可為漿液性漏出液或滲出液,亦可為黏液��。本病的命名尚不統(tǒng)一��,又可稱為滲出性中耳炎�����、漿液性中耳炎�����、非化膿性中耳炎等���。中耳積液黏稠呈膠狀者�,亦稱膠耳���。
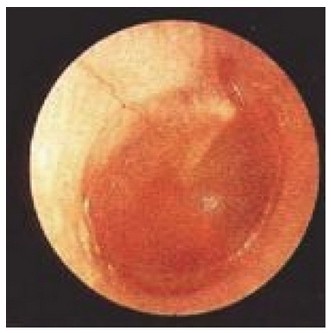
本病可分為急性(病程在3周以內(nèi))�、亞急性(病程在3周~3個月)和慢性(病程在3個月以上)三種類型�。其中,慢性分泌性中耳炎是由急性分泌性中耳炎未予及時、恰當(dāng)?shù)闹委熁蛴杉毙苑置谛灾卸追磸?fù)發(fā)作�����、遷延����、轉(zhuǎn)化而來。
病例簡介
病史
患者女性��,26歲�����,因“雙耳悶堵伴聽力下降1天”就診�����?����;颊?span lang="EN-US" style="font-family: Arial, sans-serif;">1天前上呼吸道感染后出現(xiàn)雙耳悶堵感��,伴聽力下降����,間歇性低調(diào)耳鳴�,呈轟鳴聲�,輕度耳痛。未訴發(fā)熱���、面癱、眩暈�、惡心及嘔吐等癥狀。 既往體健�����。
查體
鼓氣耳鏡見雙側(cè)鼓膜完整���,表面充血�,輕度內(nèi)陷�,透過鼓膜可見液氣面,鼓膜活動受限�。音叉試驗示,林納(Rinne)試驗陰性����,韋伯(Weber)試驗偏向右側(cè)。鼻腔檢查可見雙鼻黏膜急性充血,雙下鼻甲稍大�,鼻中隔居中,鼻道可見稀薄白色分泌物�����。間接鼻咽鏡檢查見鼻咽部黏膜急性充血�����,黏膜光滑��,咽隱窩清晰�,未見明顯占位。
輔助檢查
聽力檢測示�����,輕度傳導(dǎo)性聾�,低頻為主,純音測聽(PTA)約40 dB���。聲導(dǎo)抗測試示���,雙耳為B型曲線����,聲發(fā)射均消失�。顳骨CT示,鼓室內(nèi)可見密度均勻一致的陰影�����,乳突氣房可見液氣面�����。
診療經(jīng)過
考慮為分泌性中耳炎(雙側(cè))�����,急性上呼吸道感染���。予頭孢克洛及標(biāo)準(zhǔn)桃金娘油腸溶膠囊口服,鼻沖洗及糠酸莫米松沖洗鼻腔�����。復(fù)診時����,患者癥狀緩解�����。
病因
分泌性中耳炎的病因較復(fù)雜��,與多種因素有關(guān)�����。目前�����,學(xué)者認為主要與咽鼓管功能障礙����、感染和免疫反應(yīng)等因素有關(guān)�。
咽鼓管功能障礙
咽鼓管是維持中耳腔氣壓正常的唯一通道,各種原因?qū)е碌难使墓芄δ懿涣季蓪?dǎo)致中耳腔內(nèi)負壓并最終致分泌性中耳炎的發(fā)生�����。此類病因包括通氣引流��、清潔和防御功能障礙,尤其是由各種原因引起的咽鼓管機械性和非機械性阻塞是重要病因之一���。
感染
細菌學(xué)和組織學(xué)檢查及臨床征象表明���,分泌性中耳炎可能是中耳的一種輕型或低毒性的細菌感染。細菌的產(chǎn)物內(nèi)毒素在發(fā)病機制中�,尤其是在病變遷延的過程中可能起到一定作用。
近年來的研究顯示���,中耳積液中細菌培養(yǎng)陽性者約為1/2~1/3����,其中主要致病菌為流感嗜血桿菌和肺炎鏈球菌�����,其次為乙型溶血性鏈球菌���、金黃色葡萄球菌和卡他布蘭漢球菌等。此外�,急性化膿性中耳炎治療不徹底、抗生素濫用以及致病菌毒力較弱也可能與本病的非化膿性特點相關(guān)��。
免疫反應(yīng)
在中耳積液中存在炎性介質(zhì)(如前列腺素等),還可檢出細菌的特異性抗體����、免疫復(fù)合物、補體系統(tǒng)及溶酶體酶等��,這些均提示慢性分泌性中耳炎可能屬于一種由抗體介導(dǎo)的免疫反應(yīng)���?����?扇苄悦庖邚?fù)合物對中耳黏膜的損害(Ⅲ型變態(tài)反應(yīng))或可為慢性分泌性中耳炎的致病原因之一�����。
臨床表現(xiàn)
分泌性中耳炎患者的臨床表現(xiàn)主要為聽力下降����,可隨體位變化而變化��;輕微的耳痛��、耳鳴���、耳悶脹和閉塞感����;搖頭時可聽見水聲。耳科的?���?茩z查可見患者鼓膜內(nèi)陷,呈琥珀色或色澤發(fā)暗���,亦可見氣液平面或氣泡��,鼓膜活動度降低��。
嬰幼兒患者則表現(xiàn)為對周圍聲音反應(yīng)差����、抓耳�、睡眠易醒�����、易激惹等�。即使患兒無聽力下降主訴���,家屬也可發(fā)現(xiàn)其行為改變、對正常對話無反應(yīng)����、在使用聽力設(shè)備時總將聲音開得很大、平衡能力差����、不明原因的笨拙、語言發(fā)育遲緩等��。
此外��,對于反復(fù)發(fā)作的急性中耳炎患者���,醫(yī)生還應(yīng)考慮其是否為持續(xù)發(fā)作間歇期的分泌性中耳炎���。
輔助檢查
根據(jù)患者病史,結(jié)合?��?茩z查可明確診斷�。
鼓氣耳鏡檢查或顯微鏡檢查
鼓氣耳鏡檢查方便易行,是診斷分泌性中耳炎的主要方法�,也是基層全科醫(yī)生檢查鼓膜的首選方法。
聲導(dǎo)抗測試
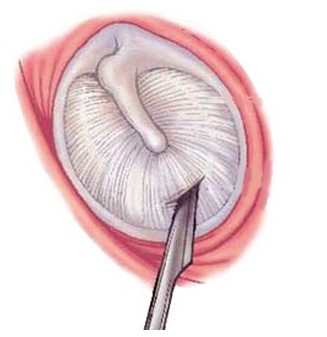
分泌性中耳炎患者行聲導(dǎo)抗測試鼓室導(dǎo)抗圖可呈B型或C型曲線��。鼓膜穿刺或鼓膜切開術(shù) 在耳顯微鏡或內(nèi)鏡下�����,于鼓膜前下方進行穿刺或切開(圖2)�,若有漿液樣或黏液樣液體流出則可證實分泌性中耳炎的存在。
雖然此法為一種有創(chuàng)性診斷方式���,但這是臨床診斷中的金指標(biāo)�����,不僅可明確診斷��,還可達到治療的目的��。
鼻咽部檢查 對于成人患者���,可用鼻內(nèi)鏡或多功能纖維鼻咽鏡直接觀察鼻咽部及咽鼓管咽口情況,以排除鼻咽部占位性病變�。
顳骨高分辨率薄層CT 單側(cè)頑固性分泌性中耳炎經(jīng)治療無效者,應(yīng)警惕黏膜下型鼻咽癌累及咽旁間隙的可能����,進而壓迫咽鼓管。對于此類患者�����,若須鑒別診斷或須排除鼻咽部和咽旁間隙占位�����,行顳骨高分辨率薄層CT可有助于了解其中耳的情況���。將CT調(diào)到軟組織窗時�,可觀察患者咽旁間隙有無占位��,必要時還可進行增強掃描��。
治療
控制感染
醫(yī)生可根據(jù)大樣本的細菌學(xué)調(diào)查結(jié)果來選用抗生素���。目前常用的藥物為青霉素�����、頭孢克洛等��。應(yīng)在疾病的急性期使用抗生素��。此外���,醫(yī)生應(yīng)慎用糖皮質(zhì)激素類藥��,在患者急性期可予口服地塞米松�、潑尼松等短期治療���。清除積液����,引流以改善通氣���,改善和恢復(fù)咽鼓管的功能是治療該病的重要一環(huán)���。
鼻腔收縮劑
此類藥可改善咽鼓管通氣功能,常用的藥物有麻黃素制劑�����、鹽酸羥甲唑啉等。使用時須注意避免藥物依賴���,一般療程不超過1周。若頻繁�����、過量使用易引起藥物性鼻炎�����。麻黃素類鼻腔收縮劑可升高血壓���,老年人用藥后應(yīng)觀察其血壓變化����。
黏液促排劑
此類藥可調(diào)節(jié)咽鼓管及鼓室內(nèi)黏膜的生理功能��,促進鼓室內(nèi)積液排除��,改善黏膜上“黏液毯”的清理作用��。常用藥有鹽酸氨溴索���、標(biāo)準(zhǔn)桃金娘油腸溶膠囊�����、桉檸蒎腸溶軟膠囊等���。
咽鼓管吹張
可采用捏鼻鼓氣法��、波氏球法或?qū)Ч芊?��。或可?jīng)導(dǎo)管向咽鼓管咽口處吹入甲潑尼龍�����,隔日1次����,每次每側(cè)1 ml,共3~6次�����。
鼓膜穿刺抽液
成年患者須應(yīng)用局麻���。醫(yī)生以針尖斜面較短的7號針頭�,在無菌操作下從鼓膜前下方刺入鼓室,抽吸積液�。必要時可重復(fù)穿刺,亦可于抽液后注入糖皮質(zhì)激素類藥����。
鼓膜切開置管術(shù)
對于病情遷延不愈或反復(fù)發(fā)作���、膠耳��、行頭部放療后��、估計咽鼓管功能短期內(nèi)難以恢復(fù)正常者�����,均應(yīng)作鼓室置管術(shù)�,以改善通氣引流���,促使咽鼓管恢復(fù)功能�。
通氣管留置時間一般為6~8周�����,最長可達半年至1年。咽鼓管功能恢復(fù)后取出通氣管���,部分患者可自行將通氣管排至外耳道內(nèi)�。
積極治療鼻咽或鼻腔疾病
對于此類患者可行腺樣體切除術(shù)��、鼻中隔矯正術(shù)�����、下鼻甲手術(shù)�、鼻息肉摘除術(shù)等,以根治病因���。對于扁桃體特別肥大且與分泌性中耳炎復(fù)發(fā)有關(guān)者�����,應(yīng)作扁桃體摘除術(shù)�����。
控制感染���、清除中耳積液�����、改善中耳通氣及病因治療為該病的治療原則����。在臨床中��,醫(yī)生應(yīng)根據(jù)患者的病情綜合治療����。